「糖尿病と診断されたけれど、目の症状はないから眼科はまだいいかな……」
「視力も悪くないし、わざわざ検査に行くのは少し面倒……」
糖尿病と診断された方の中で、このように思っている方はいませんか?しかし、糖尿病は自覚症状がないまま静かに進行し、気づいたときには深刻な事態を招く場合があります。
代表的な糖尿病合併症として挙げられるのが、目の病気である「糖尿病網膜症」です。
糖尿病網膜症は、日本において成人の失明原因の上位を占める深刻な病気として知られています。※出典: 日本眼科学会(糖尿病網膜症)
一方、近年の医療の進歩は目覚ましく、糖尿病網膜症の「早期発見・適切な治療と管理」を続ければ失明を予防することが可能です。
この記事では、糖尿病患者さんと関わりの深い医療従事者の筆者が、糖尿病網膜症の症状や原因、ご自身でできる対策や予防について詳しく解説します。
【この記事の執筆者】

菊地 君助|医療ライター
医療現場での14年の実務経験を持つ、国家資格(臨床工学技士)保有の医療ライター。 糖尿病合併症の患者様が多く訪れる透析クリニックでの経験を基に、専門的で分かりやすい記事を執筆しています。
【保有資格】臨床工学技士・薬機法管理者・YMAA認証・SEO検定2級
知って安心|糖尿病網膜症は「早期発見と継続管理」で失明を防げる

糖尿病網膜症は、「糖尿病神経障害」・「糖尿病腎症」と並ぶ、糖尿病の「三大合併症」のひとつです。
適切な治療をせずに放置してしまうと、網膜症が進行して最悪の場合「失明」してしまう可能性があります。
しかし、以下のような2つの対策によって、「失明」を予防することができます。
- 早期発見(定期的な眼科検診)
自覚症状のない初期段階で網膜症を発見できれば、失明につながる症状が出る前に治療を開始できます。
症状がなくても、年に一度は必ず眼科検診を受けましょう。 - 継続管理(内科と連携した全身管理)
網膜症の根本原因である高血糖を、内科の主治医のもとで管理します。
「血糖・血圧・脂質」の数値を良好に保つことで糖尿病の進行を抑えることができ、合併症の予防に繋がります。
「症状がないから大丈夫」と自己判断せず、糖尿病網膜症による「失明」を予防するためにも、定期的な検診と全身の管理を継続していきましょう。
糖尿病合併症に関しては、以下の記事で詳しく解説しているので併せてお読みください。
段階別|糖尿病網膜症の症状と見え方

糖尿病網膜症の注意すべき点は、病気が末期まで進行しないと自覚症状がほとんど現れないことです。
この章では、糖尿病網膜症の症状と見え方について段階別で解説していきます。
網膜症は、以下のように「第一段階:初期」・「第二段階:中期」・「第三段階:後期」の3段階を経て進行していきます。
| 段階 | 網膜の状態 (眼の中で起きていること) | 主な自覚症状 |
|---|---|---|
| 第1段階:単純網膜症 (初期) 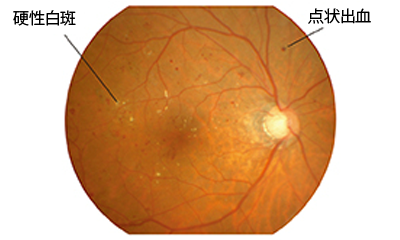 | 細い血管に小さなコブや微量の出血が見られる、静かな警告のサイン。 | ほとんどの場合、全くなし。視界は普段通りに感じる。 |
| 第2段階:増殖前網膜症 (中期) 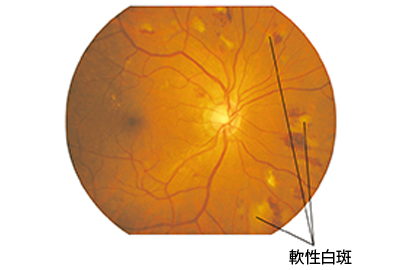 | 血管が詰まり、網膜が酸素不足に陥る。危険な「新生血管」が作られる一歩手前の状態。 | 通常はないが、一部で軽いかすみを感じることも。 自己判断は不可能。 |
| 第3段階:増殖網膜症 (末期) 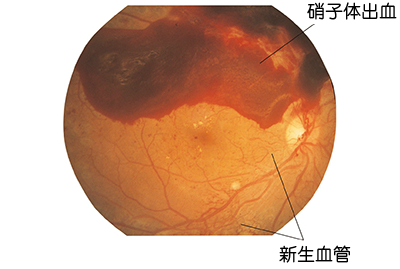 | もろくて破れやすい新生血管が発生し、大出血や網膜剥離を起こす。失明に直結する緊急事態。 | 「突然の飛蚊症」・「急激な視力低下」など、深刻な症状が現れる。 |
※出典: 日本眼科学会・糖尿病情報センターの情報を基に作成
※画像:糖尿病眼学会ホームページより引用
初期・中期と糖尿病網膜症が進行しても「痛みやかゆみ」などを感じることはないため、定期的な検診が重要です。
どの段階でも起こり得る「黄斑浮腫」
上記の3段階とは別に、どの時期でも起こりうる視力低下の大きな原因が「糖尿病黄斑浮腫」です。
糖尿病黄斑浮腫は、以下の表のように「局所性黄斑浮腫」と「びまん性黄斑浮腫」の2種類があります。
| 種類 | 網膜の状態 (眼の中で起きていること) |
|---|---|
局所性黄斑浮腫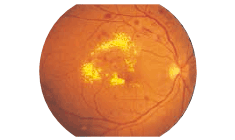 | 黄斑部の毛細血管が障害されて、黄斑部やその周囲に限局性に滲出液が貯留する状態。 |
びまん性黄斑浮腫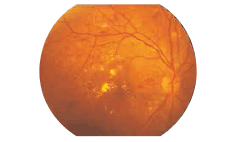 | 黄斑部の毛細血管が高度に障害されて、滲出液が黄斑部全体に貯留する状態。 |
※出典:糖尿病眼学会ホームページを基に作成
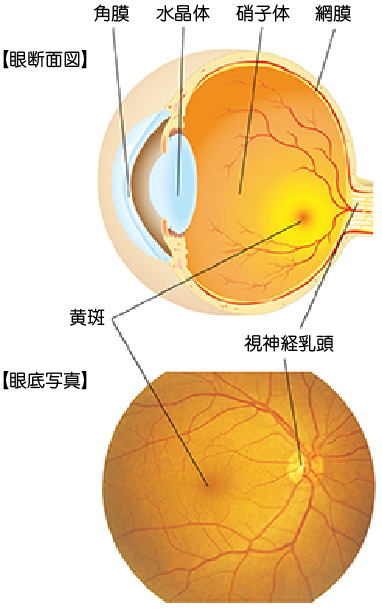
網膜の中心部には、文字を読んだり人の顔を認識したりするのに重要な「黄斑」があります。
血管から漏れ出た成分によってこの黄斑がむくんでしまうと、たとえ網膜症が初期段階でも、視界の中心がゆがんだり、かすんで見えたりと、視力が著しく低下することがあります。※出典: 日本眼科学会(糖尿病網膜症)
見え方の特徴|かすみ・飛蚊症・視野欠損
糖尿病網膜症の症状の種類と見え方は、以下のような特徴があります。
| 症状の種類 | 見え方の例 | 考えられる状態 |
|---|---|---|
| かすみ | 視界全体がぼんやりする、すりガラス越しに見ているよう | 増殖前網膜症、黄斑浮腫など |
| 飛蚊症 | 視界に黒い点やゴミ、虫のようなものが浮かんで見える | 硝子体出血の始まりなど |
| 視野欠損 | 視界の一部がカーテンのように欠けて見える | 網膜剥離など |
※出典: 日本眼科学会(糖尿病網膜症)を基に作成
上記の症状が認められた場合、「まあ、放っておけば治るでしょう?」と楽観視せずに、すぐ病院を受診しましょう。
なぜ糖尿病で網膜症になるのか?

なぜ糖尿病が特に目に深刻な影響を与えるのでしょうか。
この章では、糖尿病で網膜症になる仕組みを、分かりやすく「カメラ」に例えてご説明します。
高血糖が血管を傷つける仕組み
私たちの目は、カメラのフィルムにあたる「網膜」という薄い膜に光の像を映し出すことでモノを見ています。
網膜には光を感じる繊細な神経細胞がびっしりと並んでおり、神経細胞に栄養を送るために無数の毛細血管が張り巡らされています。
血糖値が高い状態が続くと血液がドロドロになり、毛細血管が古くなったゴムホースのように硬く、もろくなっていきます。
毛細血管が硬くてもろくなった結果、「血管にコブができる・血液の成分が漏れ出す・血管が詰まる」などし、網膜にダメージが蓄積していくのです。※出典: 日本眼科医会(糖尿病網膜症)
血圧・脂質異常・喫煙などのリスク要因
高血糖に加えて、以下のような要因も血管に負担をかけ、網膜症を悪化させるリスクとなります。
- 高血圧:目の血管にさらに圧力をかけ、出血や成分の漏れを助長します。
- 脂質異常症:血液中のコレステロールや中性脂肪が多いと、血管を詰まらせたり、網膜にシミ(硬性白斑)を作ったりする原因になります。
- 喫煙:血管を収縮させて血流を悪くし、網膜の酸素不足を助長します。
糖尿病網膜症を早期に見つける検査

糖尿病網膜症の自覚症状が出てからでは手遅れに近くなってしまう可能性があるため、「症状がないうち」に検査を受けることが何よりも大切です。
この章では糖尿病網膜症の検査である基本検査と、さらに詳しく調べる検査について解説します。
基本検査:眼底検査・散瞳検査
糖尿病網膜症の基本検査は、以下の2つです。
- 眼底検査:網膜の状態を直接観察するための最も基本的な検査です。
眼底は、体の中で唯一、メスを入れずに血管を直接見ることができる場所であり、目の状態だけでなく全身の動脈硬化の指標にもなります。※出典: 日本眼科医会(糖尿病網膜症) - 散瞳検査:網膜の隅々まで詳しく調べるために、「散瞳薬」という目薬で瞳孔を大きく広げてから眼底検査を行います。
散瞳検査後の注意点:点眼後4〜6時間ほど、光がまぶしく感じたり、視界がぼやけてピントが合いにくくなったりします。
この状態で 自動車や自転車の運転は大変危険 ですので、絶対にやめましょう。
検査の日は公共交通機関を利用したり、ご家族に送迎を頼んだりするなどの準備が必要です。
詳しい検査:OCT検査・蛍光眼底造影
眼底検査で異常が疑われた場合、さらに詳しく調べるために以下のような検査が行われます。
- OCT(光干渉断層計)検査:網膜に弱い赤外線を当てて、その断面図を撮影する検査です。
視力低下の大きな原因となる黄斑のむくみ(黄斑浮腫)の程度などを、ミクロン単位で正確に測定できます。 - 蛍光眼底造影:腕の静脈から造影剤を注射し、網膜の血管を血液が流れる様子を連続撮影します。
血液が漏れている場所や詰まっている場所などを「地図」のように詳細に把握でき、レーザー治療などを行う際の重要な情報となります。
治療法|手術だけじゃない糖尿病網膜症の対策

「目の治療」と聞くと、すぐに手術を想像して怖く感じてしまうかもしれません。
しかし糖尿病網膜症の治療には、さまざまな選択肢があります。
この章では、ご自身で「生活の中でできる治療」と「眼科で行う治療」に分けて解説します。
生活の中でできる治療(血糖・血圧・脂質管理)
眼科での専門的な治療を効果的にするためにも、その土台となるご自身の全身管理が重要です。
生活の中でできる治療として、以下のような「血糖・血圧・脂質」の3つをコントロールすることが挙げられます。
- 血糖コントロール:糖尿病を治療するための基本となる項目です。
厳格な管理が網膜症の進行を抑えることが証明されています。 - 血圧コントロール:高血圧の管理は、血糖管理と同じくらい目の血管を守る上で重要です。
- 脂質コントロール:食事療法や薬物療法でコレステロールなどを適切に管理することも大切です。
内科の主治医と相談しながら、「血糖・血圧・脂質」の数値を目標内に維持することが、視力を守るための対策となります。
眼科で行う治療(レーザー・注射など)
糖尿病網膜症が進行してしまった場合には、眼科で以下のような治療が行われます。
- レーザー光凝固術:主に増殖前網膜症や増殖網膜症の初期に行われます。
酸素不足に陥った網膜の一部をレーザーで焼き固め、危険な新生血管が発生するのを防ぐ治療です。
点眼麻酔をして外来で行い、チクッとした軽い痛みを感じることはありますが、強い痛みではありません。※出典: 日本眼科学会(糖尿病網膜症) - 抗VEGF薬硝子体注射:主に黄斑浮腫に対して行われる治療です。
新生血管の発生やむくみの原因となるVEGFという物質の働きを抑える薬を、眼球に直接注射します。
「目に注射」と聞くと怖いですが、点眼で十分に麻酔をするため、強い痛みはなく押されるような感覚と表現される方が多いです。※出典: 日本眼科学会(抗VEGF治療)
進行例で必要になる硝子体手術
上記の治療でも進行が止められない場合や、重度の硝子体出血、網膜剥離が起きてしまった場合には「硝子体手術」が必要になります。
硝子体手術は出血で濁った硝子体や網膜を引っ張る膜を取り除く、最終的な視力救済手段です。
硝子体手術によって、失明寸前の状態から視力を取り戻せる可能性も十分にあります。※出典: 日本眼科学会(糖尿病網膜症)
最終手段とされている「硝子体手術」をすることにならないよう、糖尿病網膜症の「早期発見・継続管理」が何よりも重要です。
Q&A|糖尿病網膜症に関するよくある疑問

ここでは、糖尿病網膜症に関する疑問について答えていきます。
網膜症は治る?完知できるの?
ごく初期の「単純網膜症」であれば、厳格な血糖コントロールによって状態が改善することもあります。
しかし一度傷ついてしまった網膜の組織を完全に元通りにすることは難しく、病状が進んだ場合は「治す」というより、生涯にわたって進行を「管理」して上手に付き合っていくことが目標になります。
手術や注射は痛い?怖い?
どちらの治療も、患者様の苦痛を最小限にするための配慮がなされます。
レーザー治療は点眼麻酔で行い、軽い刺激を感じる程度です。注射も強力な点眼麻酔の後に行うため、鋭い痛みを感じることはほとんどありません。
生活習慣でできる予防策は?
目のために特別なことをするというより、糖尿病そのものを管理する生活習慣が、そのまま目の予防策に繋がります。
主に、以下の3つが具体的な予防策として挙げられます。
- 食事療法:医師や管理栄養士の指導のもと、血糖や血圧、脂質に配慮したバランスの良い食事を心がける。
- 運動療法:定期的な運動は血糖コントロールに有効ですが、網膜症が進行している場合は激しい運動が眼底出血のリスクになることもあるため、必ず主治医に相談してから行いましょう。
- 確実な服薬:処方された薬を指示通りに正しく使用する。
これらが何よりの予防策です。
運転や仕事に影響はある?
影響が出る可能性があります。目の詳しい検査のために瞳孔を開く「散瞳検査」を行った日は、視界がぼやけるため車の運転はできません。
また、網膜症が進行して視力が低下したり、視野が欠けたりすると、運転免許の更新や仕事の内容に影響が及ぶ可能性があります。
まとめ|定期受診を怠らずに糖尿病網膜症を予防しよう

今回は、糖尿病網膜症の症状や原因、ご自身でできる対策や予防について解説しました。
この記事で解説した重要なポイントは、以下の通りです。
- 糖尿病網膜症は、かなり進行するまで自覚症状がほとんどない。
- 「症状がないから大丈夫」と過信せず、糖尿病と診断されたら必ず眼科の定期検診を受けることが重要。
- 治療の基本は、日々の血糖・血圧・脂質のコントロール。
- 早期に発見すれば、レーザー治療や注射などで失明を防ぐための有効な治療法がある。
目の見え方に変化がなくても、あなたの眼の中では糖尿病網膜症が進行しているかもしれません。
糖尿病網膜症の小さなサインを見逃さないために、年に一度の眼科受診を習慣にしましょう。
何か気になることがあれば、一人で抱え込まず、ぜひかかりつけの医師にご相談ください。
参考文献
・糖尿病網膜症|公益社団法人 日本眼科学会
https://www.nichigan.or.jp/public/disease/name.html?pdid=49
・糖尿病網膜症 – 目の病気百科|公益社団法人 日本眼科医会
https://www.gankaikai.or.jp/press/pdf/2005.pdf
・網膜症 | 糖尿病情報センター(国立国際医療研究センター)
https://dmic.jihs.go.jp/content/060_050_01.pdf
・8 章 糖尿病網膜症 | 日本糖尿病学会 (編・著)『糖尿病診療ガイドライン2024』
https://www.jds.or.jp/uploads/files/publications/gl2024/08.pdf
・糖尿病網膜症診療ガイドライン(第1 版)|公益財団法人 日本眼科学会
https://www.nichigan.or.jp/Portals/0/resources/member/guideline/diabetic_retinopathy.pdf
・抗VEGF治療|公益社団法人 日本眼科学会
https://www.nichigan.or.jp/public/disease/treatment/item03.html

